Преждевременная отслойка нормально расположенной плаценты (ПОНРП) представляет крайне важную и актуальную проблему. Несмотря на большое количество научных исследований, посвященных этой проблеме, серьезные и часто фатальные осложнения гестационного периода остаются довольно распространенными на практике. Так, среди причин материнской смертности ПОНРП занимает первое место, перинатальная смертность составляет 25%, мертворождение – 41,3–55,2% [1–3].
На сегодняшний день многие исследователи единодушны во мнении, что гемодинамические нарушения в системе мать-плацента-плод, нарушения в системе гемостаза, способствующие морфофункциональным нарушениям плаценты (гипоплазия плаценты, дистрофические изменения, спазм и облитерация сосудов, микротромбоз, кальциноз и инфаркты), являются патогенетическим механизмом в развитии различных патологических состояний плаценты: плацентарная недостаточность, ПОНРП, синдром задержки роста плода и др. [3–7].
Вопросы прогнозирования, разработки диагностических критериев развития ПОНРП до настоящего время остаются нерешенными. В связи с этим оценка состояния кровотока в фетоплацентарной системе как клинического параметра оценки состояния плода в сопоставлении с морфологической характеристикой ткани плаценты при ПОНРП является актуальной и необходимой.
Целью нашего исследования стала оценка кровотока в системе мать-плацента-плод в сопоставлении с морфологическими характеристиками ткани плаценты при ПОНРП легкой степени.
Материал и методы исследования
Всего было обследовано 97 беременных при сроке гестации 32–40 нед. Так, 82 беременные были с клинической картиной ПОНРП легкой степени (группы сравнения: 1-я – 42 первородящие, 2-я – 40 повторнородящих) и 15 здоровых беременных (группа контроля).
Критериями включения в исследование были легкая клиническая картина ПОНРП, отсутствие тяжелых соматических заболеваний, опухолей матки, аномалий развития матки, отсутствие антител по резус-фактору или групповой несовместимости, наличие добровольного согласия на участие в исследовании.
Ультразвуковое и допплерометрическое исследования маточно-плацентарно-плодового кровотока проводили на аппарате LOGIQ 400 CL, работающем в реальном режиме, датчик 3 МГц.
Проводили фетометрию, плацентометрию и оценивали количество околоплодных вод, кровоток в обеих маточных артериях, а также в артериях пуповины и средней мозговой артерии у плода. Для каждого сосуда определяли систолодиастолическое отношение (СДО) и индекс резистентности (ИР).
Морфологическое изучение плаценты осуществляли по стандартной методике: кусочки плаценты фиксировали в 10% растворе нейтрального формалина, подвергали дегидратации в восходящей концентрации этилового спирта и заливали в парафиновые блоки. Затем делали срезы толщиной 5 мк, окрашивали гематоксилин-эозином и просматривали под световым микроскопом Carl-Lessjena (Германия). Кусочки плаценты брали с разных мест (не менее 4): с места отслойки, центральной и периферической части плацентарной поверхности.
Результаты исследования и обсуждение
Средний возраст беременных составил 26,0±1,6 года. Оценка соматических заболеваний в 1-й и 2-й группах показала, что железодефицитная анемия была у 54 (65,9%) беременных, заболевания щитовидной железы – у 27 (32,9%), хронический тонзиллит – у 12 (14,6%), инфекция мочевыводящего тракта – у 9 (11%), алиментарное ожирение – у 4 (4,9%), варикозная болезнь – у 3 (3,7%). Частота соматических заболеваний у повторнородящих была в 1,2 раза выше, чем у первородящих. Среди обследованных было 12 (14,6%) практически здоровых женщин, причем в 1-й группе – в 2,5 раза больше, чем во 2-й. Верификация диагноза ПОНРП легкой степени проводилась на основании клинических данных, ультразвукового исследования (УЗИ) матки, плаценты и плода и допплерометрической оценки кровотока в маточных артериях с обеих сторон, в артериях пуповины и средней мозговой артерии у плода.
Обращает на себя внимание тот факт, что среди беременных с ПОНРП у 20 (24,4%) пациенток были воспалительные заболевания органов малого таза. Причем носителей таких инфекций, как хламидии, цитомегаловирус, вирус простого герпеса было 37 (45,1%). Так, среди первородящих эти инфекций выявлены у 23 (54,8%), среди повторнородящих – у 19 (47,5%).
Беременность протекала на фоне угрозы прерывания беременности у 39 (47,6%) женщин с ПОНРП. Так, угроза I половины беременности имела место у 18 (22%) женщин, во II половине – у 21 (25,6%). Угроза прерывания беременности была у 29 (69,0%) первородящих и у 10 (25%) повторнородящих. Поперечное положение плода имело место у 3 (3,7%), тазовое предлежание плода – у 2 (2,4%) беременных с ПОНРП. Фетоплацентарная недостаточность была у 19 (23,2%) пациенток. Причем это осложнение встречалось одинаково часто как в 1-й, так и во 2-й группах (23,8 и 22,5% соответственно).
Обращает внимание также факт, что во время беременности у 35 (42,7%) женщин с ПОНРП имелись заболевания органов дыхания (острые респираторные инфекции, пневмония) и у 5 (6,1%) – обострение хронического пиелонефрита. Следует отметить, что заболевания органов дыхания встречались у 20 первородящих (47,6%), обострение хронического пиелонефрита – у 3 (7,1%), тогда как у повторнородящих – соответственно у 15 (37,5%) и у 2 (5%). Рвота беременных была у 32 (39%) женщин с ПОНРП, в 1-й группе – у 18 (42,9%), во 2-й – у 14 (35%).
Клиника ПОНРП легкой степени возникала без родовой деятельности у 53 (64,6%) беременных, на фоне латентной фазы – у 16 (19,5%), на фоне родовой деятельности – у 13 (15,9%). Так, в I периоде родов ПОНРП имела место у 11 (13,4%) женщин, во II периоде – у 2 (2,4%). Кроме того, у 2 (2,4%) беременных ПОНРП была спровоцирована индукцией родов окситоцином. Преждевременное излитие околоплодных вод наблюдалось у 3 (3,7%) беременных.
Определение группы крови показало, что 0 (I) группа крови была у 24 (29,3%) женщин, А (II) – у 27(32,9%), В (III) – у 21 (25,6%), АВ (IV) – у 10 (12,2%). Резус-отрицательная кровь имела место у 7 (8,5%) беременных, в 1-й группе – у 4 (9,5%), во 2-й – у 3 (7,5%).
Роды были срочными у 63 (76,8%) женщин с ПОНРП, преждевременными – у 16 (19,5%), запоздалыми – у 3 (3,7%). Все роды были завершены оперативно. Так, путем операции кесарева сечения было родоразрешено 97,6% беременных, акушерские щипцы были наложены у 2,4% женщин. Из них для остановки кровотечения была произведена субтотальная гистерэктомия матки без придатков у 6 (7,3%), а также у 21 (25,6%) беременной дополнительно с целью гемостаза была произведена перевязка двух пар магистральных сосудов. При этом объем кровопотери у 92,7% беременных составил до 1000 мл, у 7,3% – от 1000 до 1500 мл.
При УЗИ места расположения плаценты установлено, что у 45 (54,9%) беременных плацента располагалась на передней стенке матки, у 37 (45,1%) – по задней стенке матки, справа – у 44 (53,7%), слева – у 38 (46,3%).
Проведенные нами исследования показали высокую частоту встречаемости анемии (65,9%), заболеваний щитовидной железы (32,9%) у беременных с ПОНРП. Причем существенного отличия этих заболеваний в обеих группах не обнаружено. Обращает на себя внимание, что почти у половины беременных имеет место инфекция, передаваемая половым путем; у каждой четвертой женщины встречаются воспалительные заболевания половых органов. Также хочется отметить, что у 42,7% беременных имела место вирусная или вирусно-бактериальная инфекция органов дыхания и у 6,1% произошло обострение инфекции мочевого тракта.
Течение беременности довольно часто (у 39%) протекало на фоне токсикоза (рвоты) первой половины беременности, а также угрозы прерывания беременности I и II половины, которая встречалась почти у половины женщин с ПОНРП. Причем в группе первородящих женщин угроза прерывания беременности наблюдалась в три раза чаще, чем у повторнородящих. По данным В.Е. Радзинского и соавт. [2], у беременных с ПОНРП, как и в нашем исследовании, часто встречается анемия различной степени тяжести, ранний токсикоз, угроза прерывания как первой, так и второй половины беременности.
Оценка патогенетических механизмов возникновения ПОНРП свидетельствует о ведущей роли гипертонической дисфункции миометрия, основной причиной которой является морфологическая и функциональная недостаточность миометральных сегментов маточно-плацентарных артерий. Появление в организме женщин маркеров возможного тромбообразования в сосудах маточно-плацентарного контура кровообращения и интервиллезном пространстве следует расценивать как признаки готовности к запуску патологических реакций процесса ПОНРП. Это, в первую очередь, требует контроля над тонусом миометрия, об изменении которого можно судить по повышению резистентности кровотока в маточных артериях [3].
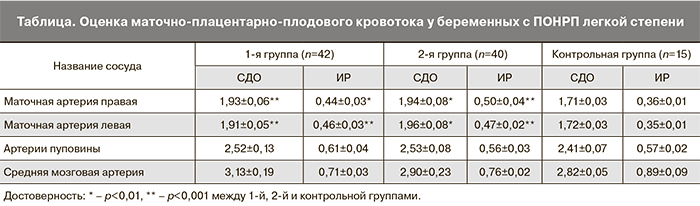
Оценка маточно-плацентарно-плодового кровотока показала следующее. У беременных в 1-й и 2-й группах СДО и ИР в обеих маточных артериях были достоверно повышены по сравнению с группой контроля. Однако разницы этих показателей справа и слева не определено. В сосудах у плода не установлено достоверных изменений по отношению к группе контроля и в группах сравнения. Также не установлено разницы в показателях СДО и ИР в зависимости от паритета родов (таблица).
В настоящее время многие авторы сходятся в едином мнении о том, что с помощью не инвазивной диагностической методики – допплерометрии можно контролировать гемодинамические процессы в плаценте, выявлять ранние стадии нарушения плацентарного кровотока [8–11]. Исследованиями М.С. Зайнуллиной [1] показано, что при ПОНРП имеют место нарушения гемодинамики в маточно-плацентарном бассейне и инвазии трофобласта с неполной децидуальной перестройкой маточно-плацентарных артерий и др.
В исследованиях В.Е. Радзинского и соавт. [2] установлено достоверное увеличение показателей сосудистого сопротивления в спиральных артериях как на периферии, так и в центральной части плацентарной площадки при ПОНРП. Повышение СДО и ИР в маточных артериях и артериях пуповины выявлены также при фетоплацентарной недостаточности, синдроме задержания роста плода, преэклампсии [6, 9, 10].
Понятно, что порой быстротечность клинической картины и массивность кровотечения при ПОНРП не дают возможность проводить ряд диагностических манипуляций. В случаях с ПОНРП легкой степени необходима функциональная оценка фетоплацентарного комплекса, что обеспечит правильный выбор тактики ведения беременности на данном этапе. Проведенные нами исследования показали повышение СДО и ИР в маточных артериях. Вероятно, это свидетельствует о спазме маточной артерии, возникшем как следствие повышения внутриматочного давления, которое прогрессирует по мере нарастания ретроплацентарной гематомы или площади отслоившейся плаценты. Аналогичная картина обнаружена при ПОНРП в исследованиях М.С. Зайнуллиной [1].
Возможно, отсутствие существенных изменений показателей СДО и ИР в сосудах у плода при ПОНРП легкой степени можно считать проявлением компенсаторных возможностей маточно-плодово-плацентарного кровотока, который реализует защитно-приспособительные реакции при гестационных осложнениях для того, чтобы сохранить адекватное кровообращение у плода до тех пор, пока не наступит срыв адаптационных механизмов.
В литературе существует мнение о том, что доклиническими маркерами формирования синдрома задержки роста плода может являться повышение СДО в артерии на стороне плацентации после 23 недель, а в артерии пуповины – после 22 недель беременности [9]. Показатели ИР повышены при фетоплацентарной недостаточности как в маточных артериях, так и в артериях пуповины, что коррелирует со степенью тяжести нарушения гемодинамики фетоплацентарного комплекса при фетоплацентарной недостаточности [6].
Микроскопическое исследование плаценты первородящих женщин с ПОНРП показало утолщение стенок сосудов со стенозом и тромбозом, уменьшение числа терминальных и промежуточных ворсин с расширением межворсинчатого пространства. Децидуальная оболочка, состоящая из соединительнотканных волокон, децидуальных клеток со светлой цитоплазмой в небольшом количестве, с отеком и разрыхлением субэпителиального слоя, выстлана синцитиотрофобластом, а также отмечено истончение слоя синцитиотрофобласта с небольшим числом фрагментов фибриноидного вещества.
Морфометрические исследования биоптатов плаценты первородящих женщин с ПОНРП показали заметное уменьшение количества промежуточных ворсин в поле зрения до 90–100, а терминальных ворсин – до 20–30. Толщина стенок сосудов достигала 160–180 мк, наряду с выраженной лимфоидной инфильтрацией. Отмечено истончение слоя синцитиотрофобласта до 7–8 мк, тогда как у повторнородящих женщин указанный слой составил 10–12 мк. Также выявлено снижение количества децидуальных клеток до 180–200 мк, участвующих в образовании фибриноидного вещества, изолирующих эмбрион от материнского окружения с одной стороны, с другой – препятствующих трофобластической инвазии децидуальной оболочки. В терминальных ворсинках отмечены небольшие скопления синцитиальных почек, мелкие фрагменты фибриноидного вещества в межворсинчатом пространстве, присутствие эритроцитов в сосудах.
Светооптическое исследование плаценты повторнородящих женщин с ПОНРП показало большое количество терминальных и промежуточных ворсин с узким межворсинчатым пространством с множеством капилляров. Децидуальная оболочка состоит из полигональной формы светлой цитоплазмы децидуальных клеток, окруженных коллагеновыми ретикулярными волокнами, покрытыми ворсинками трофобласта, эозинофильным веществом – толстым слоем фибриноида.
В межворсинчатом пространстве наряду с терминальными ворсинками, выстланными многоядерными клетками синцитиотрофобласта, просматриваются дегенерирующие структуры. В середине ворсин визуализируется множество сосудов, выстланных слоем эндотелиальных клеток, а также клеток трофобласта с расширенными просветами. Встречаются также единичные субэпителиально расположенные клетки цитотрофобласта.
Морфометрические исследования гистологических препаратов плаценты повторнородящих женщин с ПОНРП показали, что количество промежуточных ворсин составляет 140–150 в поле зрения, терминальных ворсин – 50–60, диаметр сосудов – 220–230 мк, а толщина стенок их – 15–25 мк. Количество децидуальных клеток достигает 250–300. Наряду с этим отмечено некоторое увеличение количества клеток цитотрофобласта, играющих важную роль вместе с децидуальными клетками в предотвращении развития трансплантационного иммунитета.
Проведенные морфологические исследования показали некоторые структурные изменения плаценты у первородящих женщин с ПОНРП. Во-первых, уменьшение количества фибриноидного вещества в межворсинчатом пространстве, обусловливающего барьерную функцию плода от иммунной агрессии материнского организма. Во-вторых, стенозы просвета сосудов с тромбозом, уменьшение количества клеток трофобластического типа в концевых отделах спиральных артерий приводят к микроциркуляторным, гемодинамическим сдвигам с последующей отслойкой плаценты у первородящих женщин.
Морфометрические исследования позволили выявить количественные изменения диаметра просвета и толщины стенок сосудов, терминальных и промежуточных ворсин, децидуальных и трофобластических клеток у первородящих женщин с ПОНРП в сторону уменьшения, вероятно, оказывающие неблагоприятное воздействие на развитие плода.
Следует сказать, что проведение оценки взаимосвязи состояния гемодинамики в фетоплацентарном, маточно-плацентарном комплексе с морфологической оценкой плаценты имеет свое отражение во многих исследованиях [8, 12]. Особенности морфологической оценки плаценты у первородящих женщин состоят в том, что компенсаторно-приспособительные реакции у этой категории беременных встречаются достоверно реже, а патологические, характеризующиеся разнообразием дистрофических, гемодинамических и воспалительных изменений – чаще, чем у повторнородящих [13].
В работах И.С. Сидоровой и соавт. [14] также отмечается нарушение инвазивной активности цитотрофобласта и неполноценная трансформация мелких артерий матки, которые характерны не только для преэклампсии, но и для других акушерских синдромов.
Наши исследования также соответствуют этим данным: морфологические особенности плаценты у первородящих характеризуются более выраженными дистрофическими, гемодинамическими и воспалительными изменениями по сравнению с повторнородящими беременными с ПОНРП легкой степени, что свидетельствует о сниженных компенсаторно-приспособительных возможностях маточно-плацентарного комплекса.
Таким образом, исходя из вышесказанного, можно сделать следующие выводы:
- Воспалительные заболевания половых органов и инфекция, передаваемая половым путем, способствуют возникновению ПОНРП во время беременности. Частота этих заболеваний одинакова как у первородящих, так и у повторнородящих женщин.
- Токсикоз (рвота) первой половины беременности и угроза прерывания первой и второй половины беременности являются благоприятным фоном для развития ПОНРП. У первородящих женщин угроза прерывания беременности встречается в 3 раза чаще.
- Оценка маточно-плацентарного кровотока у беременных с ПОНРП легкой степени характеризуется выраженным повышением СДО и ИР в маточных артериях. Причем существенных отличий у первородящих и повторнородящих женщин не обнаружено.
- Морфологические изменения плаценты у первородящих женщин характеризуются более выраженными дистрофическими, гемодинамическими и воспалительными изменениями плаценты, что свидетельствует о сниженных компенсаторно-приспособительных возможностях.
Заключение
Допплерометрическая оценка маточно-плацентарно-плодового кровотока и УЗИ беременной матки необходимы при ПОНРП легкой степени. Это дает возможность оценить выраженность гемодинамических нарушений в миометрии и у плода, определить размеры маточно-плацентарной гематомы, а также оценить состояние плода, без чего невозможно правильно и своевременно выбрать тактику ведения беременности. Своевременная диагностика и правильно выбранная тактика при ПОНРП легкой степени дает возможность снизить частоту массивных кровотечений и, соответственно, предотвратить все последующие осложнения. Результаты проведенных исследований подтверждают необходимость морфологической оценки плаценты, что обосновывает глубину функциональных нарушений в фетоплацентарном комплексе [7, 15]. Кроме того, наши исследования еще раз убеждают в том, что, вероятно, причина развития различных акушерских и перинатальных осложнений [14, 16–18], а также и ПОНРП, кроется на этапе имплантации и инвазии трофобласта, а инфекционные изменения ускоряют развитие манифестной клиники ПОНРП.