Понятие «глубокий инфильтративный эндометриоз (ЭМ)» является клинико-морфологическим и относится к очагам ЭМ, прорастающим в глубину 5 мм и более от поверхности пораженной серозной оболочки кишечника и мочевого пузыря, а также ректовагинальной связки [1]. Для глубокого инфильтративного ЭМ характерно мультифокальное поражение органов брюшной полости. ЭМ кишечника в популяции составляет от 5 до 12% всех больных ЭМ [2]. В 90% случаев глубокий инфильтративный ЭМ кишечника локализуется в прямой и сигмовидной кишке [3]. Глубокий инфильтративный ЭМ дистальных отделов мочевыделительной системы диагностируется в 1–2% случаев [4].
Цель исследования: оценка клинических симптомов и эффективности оперативного лечения у женщин с глубоким инфильтративным ЭМ.
Материал и методы исследования
В период с 2010 по 2013 годы проведен анализ 52 клинических наблюдений пациенток с глубоким инфильтративным ЭМ в возрасте от 24 до 49 лет. Средний возраст больных составил 33,1 года. Пациентки в зависимости от возраста были распределены по группам: в I группу включены 4 (7,69%) женщины раннего репродуктивного возраста, во II – 33 (63,46%) женщины среднего репродуктивного возраста, в III – 11 (21,15%) женщин позднего репродуктивного возраста.
VI группу составили 4 (7,69%) женщины в возрасте 46 лет и старше.
Всем пациентам проведено клинико-лабораторное и инструментальное обследование, включающее ультразвуковое исследование (УЗИ), магнитно-резонансную томографию (МРТ), колоноскопию с биопсией, а также гистологическое исследование.
Диагностика ЭМ основана на жалобах пациентки, данных анамнеза и результатах гинекологического исследования, а также дополнительных методов исследования, в частности, УЗИ. Метод (2D, 3D, трансвагинальное, трансректальное УЗИ) широко распространен, безопасен, высокоинформативен, может быть использован многократно. В.Н. Демидов и соавт. отмечают высокую чувствительность (95,8%) и специфичность (92,6%) трансвагинальной эхографии в диагностике ретроцервикального ЭМ [5]. По данным УЗИ ЭМ выявлен у 49 пациенток.
Для диагностики ЭМ сигмовидной кишки и мочеточников более информативна МРТ. Важность МРТ обусловлена отличной визуализацией органов малого таза благодаря высокому относительному контрасту мягких тканей, практически полной неинвазивности. ЭМ диагностирован по данным МРТ у 50 пациентов.
Использование колоноскопии позволяет определить наличие подслизистого образования в стенке кишки с деформацией и/или стенозированием ее просвета, обеднение или отсутствие сосудистого рисунка слизистой оболочки над образованием, боль и повышенную контактную кровоточивость над ним, изменение подвижности слизистой оболочки над ним. Основными задачами колоноскопии является уточнение степени инвазии ЭМ кишечной стенки и его распространения, а также проведение дифференциальной диагностики с другими заболеваниями толстой кишки [6]. По данным колоноскопии ЭМ выявлен у 45 пациенток.
Цистоскопия в большинстве случаев проведена интраоперационно. Это позволило подтвердить наличие инфильтрата, его размеры, степень инвазии, определить расстояние между инфильтратом и устьями мочеточников, а также с целью стентирования мочеточников. По данным цистоскопии ЭМ выявлен у 3 пациенток.
Во всех случаях диагноз ЭМ подтвержден гистологически.
После проведения теста на нормальность распределения данных для определения связи (корреляции) между переменными рассчитывался ранговый коэффициент корреляции по Спирмену. Статистическая обработка данных проводилась с помощью свободно распространяемого программного продукта WINPEPI версии 9.7 (Abramson, J.H. WINPEPI (PEPI-for-Windows): computer programs for epidemiologists. Epidemiologic Perspectives & Innovations 2004, 1: 6), Statsoft Statistica 8.0.725, IBM SPSS Statistics 19.0 for Windows.
Результаты исследования
Жалобы носили циклический характер, характер жалоб зависел от локализации поражения. Частота жалоб была различной. При колоректальном ЭМ пациенток беспокоили жалобы на дисхезию, наличие примеси слизи и крови в кале, циклические кишечные кровотечения, диаррею, вздутие живота. При ЭМ ректовагинальной перегородки и влагалища пациенты чаще предъявляли жалобы на диспареунию, боли внизу живота. При ЭМ мочевыводящих путей женщины отмечали жалобы на дизурию, гематурию.
Большинство пациенток предъявляли жалобы на нарушение менструальной функции – 30 (57,7%), кишечные симптомы – 27 (51,7%), бесплодие – 26 (50%). Жалобы на боли внизу живота отметили 42,3%. Реже пациентки указывали жалобы на диспареунию – 9 (17,3%), гематурию – 3 (5,7%) и дизурию – 1 (1,9%).
В основном все операции выполнены лапароскопическим доступом (69,2%). Лапаротомия проведена у 21,15%, конверсия – у 9,61% женщин.
На начальных этапах освоения лапароскопии пяти больным потребовалась конверсия. У одной – вследствие ранения полого органа, у двух – из-за невозможности пересечения дистальных отделов толстой кишки, у одной – из-за выраженных анатомических изменений в полости малого таза вследствие ранее проведенных оперативных вмешательств и у одной пациентки – из-за спаечного процесса органов брюшной полости 4-й степени.
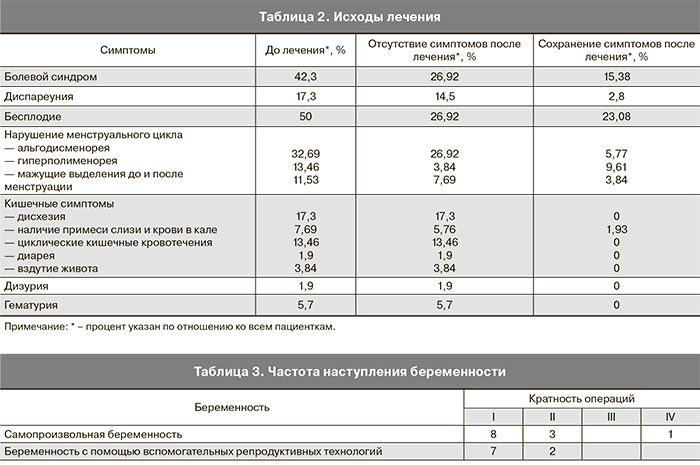
Объем хирургического вмешательства у больных с инфильтративным ЭМ был различным и зависел от локализации и глубины поражения (табл. 1). У всех женщин раннего репродуктивного возраста выполнено иссечение и коагуляция очагов ЭМ, у большинства из них – резекция стенки влагалища, у половины – сегментарная резекция кишки, у четверти – резекция яичников. У большинства женщин среднего репродуктивного возраста выполнено иссечение и коагуляция очагов ЭМ, у каждой третьей – резекция яичников и сегментарная резекция кишки, у каждой пятой – резекция стенки влагалища. В группе женщин позднего репродуктивного возраста у большинства выполнена резекция кишки, у половины – иссечение, коагуляция очагов ЭМ и резекция яичников, у каждой пятой – резекция стенки влагалища. У всех женщин 46 лет и старше выполнена резекция кишки, у каждой четвертой – иссечение и коагуляция очагов ЭМ и резекция стенки влагалища. Проведенный корреляционный анализ выявил слабую положительную связь (p=0,035822) между более старшим возрастом пациенток и объемом хирургического вмешательства (сигмовидная резекция кишки).
В раннем послеоперационном периоде было 3 осложнения. Послеоперационный парез кишечника диагностирован у 1 женщины, которой выполнена конверсия в связи со спаечным процессом органов брюшной полости IV степени. Проведено консервативное лечение. Парез купирован. Пациентка выписана на 10-е сутки после операции. В двух случаях выполнена релапаротомия. В первом случае релапаротомия выполнена у одной больной на вторые сутки после операции по поводу паралитической тонкотолстокишечной непроходимости. Проведена интенсивная терапия, состояние больной стабилизировалось, на 14-е сутки женщина выписана домой. Во втором случае релапаротомия выполнена у больной на 10-е сутки в связи с развитием ранней спаечной тонкокишечной непроходимости. Послеоперационный период протекал без осложнений. Пациентка выписана домой на 10-е сутки после второй операции.
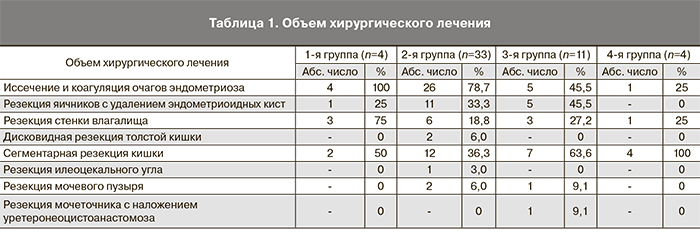
Результаты лечения оценивали по таким параметрам, как болевой синдром, диспареуния, бесплодие, характер менструального цикла, кишечные симптомы, дизурия, гематурия (табл. 2).
После проведенного оперативного лечения болевой синдром и диспареуния отсутствовали у 14 (27%) и 8 (15,4%), а сохранялись лишь у 8 (15,4%) и 2 (3,8%) пациентов соответственно. Восстановление репродуктивной функции наблюдали у 14 (27%), сохранение бесплодия отметили 12 (23%) женщин. На восстановление менструального цикла указывали 20 (38,5%) больных, нарушения менструальной функции сохранялись у 10 (19,2%). После хирургического лечения все пациенты, которые ранее предъявляли жалобы на дисхезию, циклические кишечные кровотечения, диарею, вздутие живота, отмечали отсутствие данных симптомов. Лишь у 1 (1,9%) женщины сохранялись жалобы на примесь крови и слизи в кале. После проведенного лечения по поводу ЭМ мочевыводящих путей жалобы на гематурию и дизурию отсутствовали. Женщинам с сохранившимися симптомами заболевания мы предложили дообследование.
После оперативного лечения наступила 21 беременность, из них 9 – с применением вспомогательных репродуктивных технологий, 12 – самопроизвольно. Отмечено самопроизвольное прерывание беременности в семи клинических наблюдениях. В одном – прерывание беременности по собственному желанию (медицинский аборт). У одной женщины наступила внематочная беременность, выполнена тубэктомия. 12 беременностей закончились родоразрешением в сроки от 35 до 39 недель. Путем кесарева сечения родоразрешены семь женщин, родили самостоятельно через естественные родовые пути пять женщин.
У женщин, которые перенесли 1 оперативное вмешательство, наступило 8 самопроизвольных беременностей и 7 беременностей с применением вспомогательных репродуктивных технологий. После 2 оперативных вмешательств наступило 5 беременностей: самопроизвольная – у 3 женщин, после вспомогательных репродуктивных технологий – у 2. 1 беременность наступила после 4 оперативных вмешательств (табл. 3).
Таким образом, частота наступления беременности обратно пропорциональна кратности выполненных оперативных вмешательств. Вероятно, это связано со снижением овариального резерва яичников после их резекции и выраженным спаечным процессом органов малого таза.
Заключение
Мы согласны с мнением исследователей, занимающихся проблемой ЭМ, о том, что операция по поводу инфильтративного ЭМ должна быть выполнена однократно и в адекватном объеме. Это позволит повысить шанс наступления беременности.