Пролапс тазовых органов (ПТО) – это мультифакторное заболевание с аддитивным вкладом причин, синдромальным характером, различными сроками манифестации и течением, высоким уровнем фенотипической гетерогенности, определяемой взаимодействием генов, а также влиянием факторов внешней среды [1]. В последние годы данное патологическое состояние приобрело более актуальное значение в связи с ростом заболеваемости (увеличение продолжительности жизни), связи с затруднениями полного опорожнения мочевого пузыря/кишечника, высокой частотой рецидивов после оперативных вмешательств (20–40% рецидивов после операций без пересадки ткани, 10% рецидивов – с пересадкой), а также повышением требований к качеству жизни [2].
Частота встречаемости пролапса II степени и выше в популяции составляет примерно 2–4%, но может быть выше среди женщин, обратившихся за гинекологической помощью [3]. В структуре гинекологических заболеваний, по данным различных авторов, ПТО занимает от 1,7 до 28% больных, у женщин после 40 лет цифры достигают 34,7% [2]. Удельный вес ПТО среди гинекологических нозологий в отделениях оперативной гинекологии высоко профилированных учреждений в России составляет 28–38,9% [4].
Многолетние дискуссии об этиологических аспектах ПТО до сих пор не привели к единому мнению. Несомненно, что заболевание полиэтиологично, и споры ученых касаются лишь доминирующей роли каждого из многочисленных факторов.
H. Krissi и соавт. [5] считают, что решающими факторами риска развития ПТО являются денервация мышц тазового дна во время родов через естественные родовые пути, генетические факторы и старение организма. Но при развитии этой патологии всегда присутствует повышение внутрибрюшного давления.
Заболевание нередко начинается в репродуктивном возрасте и носит прогрессирующий характер [6]. Причем по мере развития процесса усугубляются и функциональные нарушения, которые часто вызывают не только физические страдания, но и делают этих пациенток частично или полностью нетрудоспособными.
Клинические симптомы пролапса органов малого таза крайне разнообразны и не всегда соответствуют тяжести вызвавшего его поражения. Жалобы включают чувство переполнения, ощущение инородного тела, тяжести, тянущих болей в нижних отделах живота и таза [6]. Интенсивность ощущений усиливается в течение дня и особенно во время физической активности, а в горизонтальном положении или когда опущенные органы вправлены постепенно уменьшается. Опущение и выпадение органов малого таза в большинстве случаев сочетается с расстройствами мочеиспускания и реже с недержанием кала или запором. Многие женщины также предъявляют жалобы на диспареунию. При выраженной форме пролапса и особенно при длительном его существовании на эпителии влагалища образуются эрозии и незаживающие язвы.
 В отечественной литературе отмечается, что хирургическое лечение опущения и выпадения тазовых органов в настоящее время является основным методом лечения при пролапсе [2, 7]. Консервативные методы лечения опущения и выпадения внутренних половых органов у женщин позиционируются только как вынужденная мера при невозможности хирургической коррекции и сводятся в основном к использованию специальных устройств – урогинекологических пессариев. Как известно, существует более 200 спо-
собов хирургического лечения генитального пролапса. Однако отдаленные результаты широко применяемых пластических операций с использованием местных тканей сегодня не удовлетворяют ни хирургов, ни пациенток. Причина столь неутешительных результатов не только (и не столько) в технике самой операции, сколько в исходной несостоятельности соединительной ткани, наблюдаемой в той или иной степени у половины больных с генитальным пролапсом [8, 9].
В отечественной литературе отмечается, что хирургическое лечение опущения и выпадения тазовых органов в настоящее время является основным методом лечения при пролапсе [2, 7]. Консервативные методы лечения опущения и выпадения внутренних половых органов у женщин позиционируются только как вынужденная мера при невозможности хирургической коррекции и сводятся в основном к использованию специальных устройств – урогинекологических пессариев. Как известно, существует более 200 спо-
собов хирургического лечения генитального пролапса. Однако отдаленные результаты широко применяемых пластических операций с использованием местных тканей сегодня не удовлетворяют ни хирургов, ни пациенток. Причина столь неутешительных результатов не только (и не столько) в технике самой операции, сколько в исходной несостоятельности соединительной ткани, наблюдаемой в той или иной степени у половины больных с генитальным пролапсом [8, 9].
Несмотря на большое количество различных методов оперативного лечения пролапса, уровень рецидивов заболевания остается высоким. По данным различных авторов они возникают у каждой третьей больной, достигая 61,3% в течение трех лет после операции [8, 10]. Это часто становится причиной инвалидизации пациенток в результате многочисленных и функционально неэффективных вмешательств по их коррекции.
В зарубежной литературе указывается на то, что лечение ПТО необходимо начинать с консервативных методов, используя простые правила по изменению образа жизни, физические упражнения и пессарии, и только в случае отсутствия эффекта (сохранение или прогрессирование ассоциированных симптомов) решать вопрос о хирургическом вмешательстве [11].
Цель исследования: определить уровень знаний и практических навыков среди врачей при оказании медицинской помощи женщинам с пролапсом тазовых органов в современных условиях амбулаторно-поликлинической помощи.
Материал и методы исследования
Материалом служили 460 анкет, которые были заполнены акушерами-гинекологами анонимно. Специально разработанная анкета (автор – проф. И.А. Аполихина, см. сайт www.dr-arabin.ru) содержала 32 вопроса, включая сведения о респондентах, и имела возможные варианты ответов.
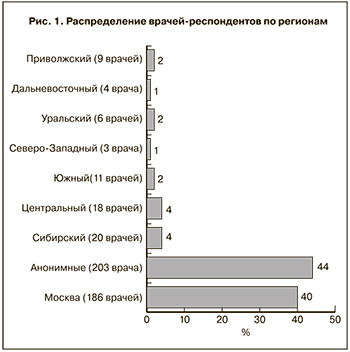
Общее количество обработанных анкет – 460. Среди участников опроса большинство указали Москву (40%) или не указали ничего (44%). Подробное распределение по регионам представлено на рис. 1.
Возрастной диапазон врачей-респондентов колебался от 24 до 71 года. Средний возраст составил 43,5±4,5 года. Распределение респондентов по возрастным группам представлено на рис. (см. на вклейке).
Мужчин было 18, женщин – 390 (52 респондента не указали пол). Стаж работы врачей, принявших участие в анкетировании, варьировал от 1 до 40 лет и в среднем составил 20,0±3,8 года (рис. 3 см. на вклейке).
Распределение врачей-респондентов по месту работы представлено на рис. 4 (см. на вклейке).
На вопрос, проходили ли обучение (специальную подготовку по вопросам применения консервативных методов лечения при опущении и выпадении половых органов), положительно ответили 22% респондентов, 78% дали отрицательный ответ.
Для анализа доказательств эффективности применяемых методов лечения ПТО использовались обзоры опубликованных метаанализов и систематические обзоры.
Статистическая обработка результатов исследований проводилась в стандартном приложении Microsoft Office Excel. Основные статистические показатели вычислялись при помощи пакета прикладных программ Statistica. Использовали метод описательной статистики с определением среднего арифметического, дисперсии и вычисления 95% доверительного интервала. Достоверность разницы между двумя средними показателями оценивалась по критерию Стьюдента (t). Для сравнения количественных значений использовали доверительный интервал, в который попадали 95% всех значений – выборочное среднее плюс-минус три стандартных отклонения (правило трех σ).
Результаты и обсуждение
Современная стратегия выбора лечения при ПТО 11–13] по данным зарубежной литературы включает консервативное лечение пролапса гениталий, в том числе симптоматического. При этом методом «выбора» являются урогинекологические пессарии, и лишь при отсутствии или недостаточном эффекте от проведения консервативной терапии решают вопрос об оперативном лечении.
 Анкетирование продемонстрировало, что 86% врачей устанавливают пессарии женщинам с пролапсом тазовых органов. Вместе с тем, 76% врачей установили бы пессарий только в том случае, когда все другие методы лечения исчерпаны и 68% – когда хирургическое лечение невозможно по тем или иным причинам, 22% врачей удовлетворили бы желание женщины, если бы она сама желала использовать пессарий в качестве метода лечения.
Анкетирование продемонстрировало, что 86% врачей устанавливают пессарии женщинам с пролапсом тазовых органов. Вместе с тем, 76% врачей установили бы пессарий только в том случае, когда все другие методы лечения исчерпаны и 68% – когда хирургическое лечение невозможно по тем или иным причинам, 22% врачей удовлетворили бы желание женщины, если бы она сама желала использовать пессарий в качестве метода лечения.
Женщинам со стрессовым недержанием мочи врачи устанавливают пессарии только в 19% случаев, и в 50% – в период предоперационной подготовки. Считая, что у женщин с недержанием мочи пессарий может быть использован только при отсутствии условий для оперативного лечения (80%) как часть предоперационной подготовки (16%) или когда все другие возможности исчерпаны (30%), либо по желанию самой женщины (32%).
Ограничивающими факторами для введения пессария были отмечены сексуальная активность пациентки (35%), планирование беременности, беременность, послеродовой период (78%).
36% врачей выразили уверенность в том, что использование пессариев у женщин с ПТО в сочетании с недержанием мочи неэффективно и не устраняет нарушения мочеиспускания. В отношении пролапса без мочевых симптомов уверенность в неэффективности использования пессариев для коррекции пролапса продемонстрировали только 2% опрошенных.
По мнению большинства исследователей, использование пессариев является «первой линией» терапии пролапсов [13, 14]. Эффективность применения пессариев, по данным одного рандомизированного исследования, составляет 60% (по критерию уменьшение или исчезновение симптомов), по данным когортных исследований достигает 92% [15–17].
При сравнении результатов лечения в группе женщин, использовавших пессарии, с теми, кто был прооперирован, было выявлено статистически значимое снижение степени пролапса, улучшение функции мочевого пузыря, кишечника и сексуальной функции через 1 год после проведенного лечения в обеих группах без существенной разницы между ними [18].
Почти все симптомы пролапса были купированы в течение первых двух месяцев использования пессариев: наличие «выпуклости» в половой щели (с 0 до 3%, р<0,001), чувство давления (с 9 до 3%, р<0,001), непроизвольная потеря мочи (с 2 до 0%, р=0,003), а также запоры (с 14 до 0%, р=0,001). По данным отдельных авторов, при использовании пессариев происходят объективные положительные изменения: уменьшается размер половой щели через три месяца с 4,8 до 3,9 см, снижается степень опущения у 21% женщин после первого года использования (по данным POP-Q) [19, 20]. Симптомы нарушения мочеиспускания (стрессовое недержание, частые позывы к мочеиспусканию и затруднение мочеиспускания) купируются в 59% случаев [21], симптомы, связанные с дисфункцией кишечника (недержания кала, и обструктивные симптомы) – в 40% [22], рост частоты сексуальных контактов и сексуального удовлетворения выявлен в 50% [22, 23].
В настоящее время отдельные авторы считают, что показанием для использования урогинекологических пессариев является пролапс матки любой степени с наличием ассоциированных симптомов или без них [16, 24]; симптоматический пролапс любой степени, когда хирургическое вмешательство невозможно (нежелание пациентки, наличие противопоказаний) [25]; стрессовое недержание мочи на фоне пролапса [16]; в целях уродинамической оценки скрытого недержания мочи (проба с пессарием) в предоперационном периоде (прогнозирование результатов оперативного вмешательства) [25–27].
По данным D.S. Kapoor и соавт. (2009), почти две трети женщин с симптомами пролапса изначально выбирают консервативное лечение. Женщины, решившиеся на операцию по поводу пролапса, по данным одного из исследований, моложе тех, которые предпочли консервативное лечение (в среднем 58 и 66 лет соответственно), имеют более серьезные симптомы: выраженные боли внизу живота, связанные с опорожнением кишечника, неполное опорожнение, сексуальную дисфункцию (избегание сексуальных контактов из-за пролапса и снижение сексуального удовлетворения), а также обеспокоены снижением качества жизни [28].
На основании личного опыта врачи-респонденты отмечали высокую частоту успешного использования пессариев доктора Арабин (Германия) (рис. на вклейке). Среди этих пессариев наиболее часто используемым типом (43%) является кольцо, которое применяют 75% опрошенных врачей. Остальные типы пессариев используются значительно реже (рис. ).
Индивидуальную форму и размер пессария определяют в зависимости от вида и степени пролапса. При незначительных или средних степенях опущения (1–2-я степень по классификации W.F. Baden, T.A. Walker, 1972) применяют кольцевые или чашечные пессарии с поддерживающим механизмом действия, при более выраженных степенях (3–4-я степень) – грибовидные и кубические, поддерживающие и заполняющие внутреннее пространство, при сопутствующем недержании мочи выбирают пессарии с леватором, наличие которого оказывает запирающее действие вследствие давления на уретро-везикальный угол.
По данным зарубежных исследований, для женщин с пролапсом пессарии типа «кольцо» используются в 0–74% случаев, пессарии, заполняющие пространство (грибовидные и кубические), в 6–29% 16, 19, 29].
Для правильного выбора индивидуального размера пессария используют адаптационные кольца, которые должны быть в любом медицинском учреждении, оказывающем медицинскую помощь при пролапсах. Однако лишь 36% врачей-респондентов имеют их в наличии и используют, остальные 64% указали на отсутствие адаптационных колец.
64% респондентов-врачей отметили, что после установки пессария в дальнейшем наблюдают пациенток, 36% только устанавливают, но не наблюдают.
Необходимость регулярного наблюдения за пациентками, применяющими пессарии, вполне очевидна. Однако периодичность консультаций у врача и рекомендации по поведению пациенток между визитами основаны преимущественно на экспертных мнениях (5-D) [30–32].
Оказываемая во время этих визитов помощь, как правило, включает фокусированную регистрацию динамики болезни, извлечение и обработку пессария, осмотр влагалища, иногда с применением орошения или местного лечения [25].
Обработка влагалища во время регулярных визитов к врачу или при рутинном самостоятельном уходе не является обязательной процедурой, и в настоящее время нет доказательных рекомендаций по необходимости рутинной ирригации [33].
Замена пессария на новый (другого размера или формы) в первый визит после его установки требуется 29–40% женщинам. Повторно выбранный пессарий успешно используется в последующем у 76–85% пользователей [15, 16, 34–36].
Симптомы, свидетельствующие о необходимости замены на пессарий другого размера или формы [37]: дискомфорт (ощущение давления); выпадение пессария; сохранение или появление симптомов стрессового недержания мочи или ургентных позывов к мочеиспусканию; затруднение мочеиспускания или дефекации; кровотечения и повышенное количество выделений из влагалища.
Как правило, у большинства женщин (74%) перечисленные симптомы возникают в течение первых 4 недель использования пессария. В целом, 12% женщин испытывают незначительные осложнения (6,9% боль или дискомфорт, 3,2% раздражение или кровотечение, 2,0% – запор) [38].
После длительного использования пессария может потребоваться его замена на пессарий меньшего размера в связи с улучшением состояния [19, 39].
Извлечение и обработка пессария производится 1 раз в 3 недели (кроме кубических и грибовидных, которые необходимо извлекать из влагалища ежедневно). Действия врача в ходе контрольных визитов, по данным нашего опроса, представлены на рис. 7.
Ряд авторов отмечают некоторые анатомические особенности, снижающие возможность использования пессариев: короткая длина влагалища (<6 см) [16], широкий вход во влагалище (более четырех поперечных пальцев) [16], ожирение [38].
Среди факторов риска, способствующих прекращению использования пессариев, указывают: выраженное опущение задней стенки влагалища [34, 40], появление симптомов недержания мочи (при скрытом недержании мочи или de novo) [16, 41], готовность пациентки на оперативное лечение при первом посещении [40], наличие сахарного диабета [41], отсутствие поддержки со стороны семьи [41].
Важным фактором в достижении успеха в лечении и дальнейшем использовании пессариев является возраст пациентки. Наиболее востребованны пессарии оказались среди женщин в возрасте 61–70 лет (рис. 8).
Установлены факторы, способствующие продолжению использования пессариев: возраст старше 65 лет [16, 40]; женщины, чьи базовые симптомы (мочевые, колоректально-анальные и собственно связанные с пролапсом) по тесту PFDI-20 снижаются на 50% после двух месяцев использования [42]; женщины, которые предпочитают самостоятельно определять цели лечения (связанные с функцией мочевого пузыря, физической активностью и здоровьем в целом) [43].
Учитывая, что женщины используют пессарии по разным причинам, длительность их применения может существенно различаться [33]. 86,1% женщин успешно используют пессарий в течение 5 лет [38].
Опыт врачей-респондентов, принявших участие в опросе, продемонстрировал, что длительно используют пессарии (один год и более) свыше 80% пациенток (рис. 9 см. на вклейке).
Имеющиеся литературные данные свидетельствуют о том, что при трехлетнем наблюдении число женщин, продолжающих использовать пессарии, составляет от 56 до 70% [40, 41].
В долгосрочных исследованиях показано, что среди пациентов, длительно применяющих пессарии, превалируют женщины в возрасте старше 65 лет или женщины с сопутствующими соматическими заболеваниями, увеличивающими риск хирургического вмешательства [40]. В одном из исследований в наблюдаемой группе из 273 женщин продолжали использовать пессарии в среднем на протяжении семи лет [44]. При этом 44% из них сделали выбор в его пользу с целью избежать хирургического вмешательства.
Удовлетворенность пациенток через два месяца после начала использования пессариев в исследовании J.L. Clemons и соавт. составила 92%. Остальные 8% прекратили использование пессариев из-за появления стрессового недержания мочи (ОШ 17,1; 95% ДИ 1,9–20,6; P=0,004) [16].
В обсервационных краткосрочных исследованиях (от двух до шести месяцев) удовлетворение и дальнейшее использование отмечено в 81% (63–92%). Среднесрочные (от одного до двух лет) результаты продемонстрировали удовлетворение и дальнейшее использование в 61% случаев (53–83%) [16, 45, 46].
Заключение
Впервые проведенное нами крупномасштабное исследование в России продемонстрировало, что при пролапсе тазовых органов большинство врачей предпочитают оперативную тактику, в отличие от современной консервативной стратегии ведения данной категории пациенток, описанной в литературе. Многие врачи, не имея необходимой подготовки и опыта работы по оказанию медицинской помощи женщинам при ПТО, считают, что консервативные методы (пессарии) недостаточно эффективны. Материально-техническое обеспечение медицинских учреждений, оказывающих соответствующую помощь женщинам, отсутствует. Исследование продемонстрировало необходимость включения модуля по формированию знаний и практических навыков применения пессариев в программы подготовки врачей общих и тематических курсов последипломного образования для изменения профессионального взгляда на пролапс и улучшения качества оказания медицинской помощи женщинам при ПТО.