Тамоксифен является нестероидным синтетическим препаратом, который достаточно успешно используется как антиэстроген в лечении больных с раком молочной железы. Клинические исследования показали, что тамоксифен снижает частоту рецидивов, удлиняет интервал ремиссии болезни и увеличивает общую выживаемость. Реакция эндометрия на тамоксифен парадоксальна, возможна как атрофия, так и пролиферация, приводящая к росту миом, полипов эндометрия и цервикального канала, а также к гиперплазии эндометрия и, как следствие, развитию аденокарциномы. Пролиферативные изменения эндометрия могут быть обусловлены длительностью приема тамоксифена [1–6].
Факторы, приводящие к таким изменениям, недостаточно изучены, но кумулятивная доза тамоксифена может быть важным фактором риска развития аденокарциномы. Этот риск намного выше у женщин, принимающих тамоксифен в течение 5 лет, чем у женщин с 2-летним приемом. В то же время из-за вышеперечисленных потенциально опасных последствий эпизод маточного кровотечения независимо от длительности приема тамоксифена требует незамедлительной диагностики состояния эндометрия [1, 5, 6].
Существуют некоторые разногласия по поводу наиболее эффективного метода оценки состояния эндометрия при маточных кровотечениях. Традиционно применяют: ультразвуковое исследование (УЗИ) матки, гистероскопию и морфологическое исследование эндометрия после фракционного кюретажа. Трансвагинальное УЗИ является неинвазивным методом визуализации эндометрия, но оно не достаточно чувствительно для выявления небольших по размеру изменений эндометрия. Гистеросокпия способна выявлять даже мелкие очаговые изменения эндометрия, но является инвазивным вмешательством с возможностью развития осложнений. [5, 7–9].
В связи с этим целью данного исследования стала сравнительная оценка методов диагностики изменений эндометрия при приеме тамоксифена с помощью УЗИ и гистероскопии в комбинации с прицельной биопсией и тотальным кюретажем эндометрия у пациенток в постменопаузе, которым ранее была произведена операция по поводу рака молочной железы.
Материал и методы исследования
С ноября 2010 года по ноябрь 2012 года (24 месяца) мы обследовали 100 женщин с раком молочной железы, перенесших операцию на молочной железе (радикальная мастэктомия или резекция молочной железы), принимающих тамоксифен, с толщиной эндометрия более 5 мм при трансвагинальном УЗИ. Дневная доза тамоксифена составляла 10–40 мг, минимум в течение 6 месяцев, максимум в течение 5 лет.
Пациентки были в возрасте от 55 до 81 года, все они находились в постменопаузе: 36 больных – в возрасте 55–60 лет, 25 – 61–65 лет, 12 – 66–70 лет, 19 – 71–75 лет и 8 – 76–81 года. Внутриматочная патология выявлялась через 3–24 месяца после начала приема тамоксифена. У 68 из них патология выявлялась через 3–6 месяцев после начала приема тамоксифена, у 27 – через 7–12 месяцев и у 4 – через 13–24 месяца. Длительность постменопаузы составила 5–20 лет: у 50 больных – 5–10 лет, у 19 – 11–15 лет, у 16 – 16–20 лет и у 20 больных – 21–30 лет.
Всем пациенткам проводился комплекс обследования, включающий общие клинические методы исследования, расширенную кольпоскопию, УЗИ органов малого таза, диагностическую гистероскопию в сочетании с раздельным диагностическим выскабливанием слизистой цервикального канала и тела матки, а также морфологическое исследование удаленных тканей.
Эхографическое исследование органов малого таза осуществляли на первом этапе исследования на аппаратах Logic5 PRO (G.E. USA) с использованием трансвагинального датчика (6,5 МГц). Пороговое значение М-Эхо у женщин в постменопаузе было принято за 5 мм. Среднее значение М-Эхо у 100 обследуемых больных было 11,5 мм (6–18 мм). Ни у одной из пациенток ранее не отмечалась какая-либо патология полости матки и все предыдущие сонограммы соответствовали возрастной норме.
На втором этапе выполняли гистероскопию с помощью эндоскопического оборудования «Olympus» (Япония), использовали жесткий операционный гистероскоп (диаметр наружного ствола – 6,5 мм) в условиях расширения полости матки 5% раствором глюкозы или физиологическим раствором посредством утеромата. Прицельную биопсию эндометрия производили эндощипцами 7 Fr. Показанием для гистероскопии были: подозрение на патологию эндометрия по УЗИ или по цитологическому заключению и маточное кровотечение.
Морфологическое исследование удаленных тканей являлось референтным тестом диагностики внутриматочной патологии.
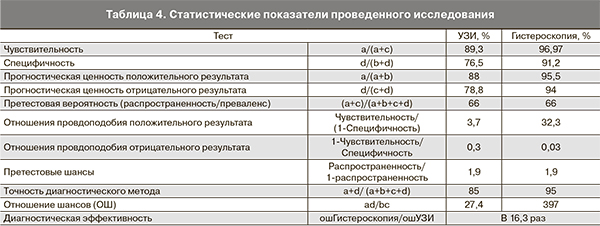
В нашем исследовании мы оценивали чувствительность, специфичность, прогностическую ценность положительного результата теста, прогностическую ценность отрицательного результата теста, претестовую вероятность (распространенность – преваленс), отношение правдоподобия положительного результата, отношение правдоподобия отрицательного результата, претестовые шансы, точность диагностических методов и диагностическую эффективность (УЗИ, гистероскопия). [10].
Результаты исследования
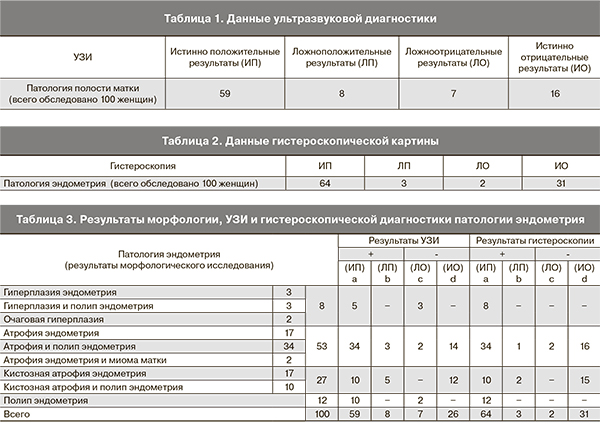
При ультразвуковом сканировании у 100 исследуемых пациенток была выявлена следующая патология: 38 случаев полипов эндометрия, 11 – полипов эндометрия в сочетании с гиперплазией эндометрия, 51 – гиперплазии эндометрия. Данные ультразвуковой диагностики представлены в табл. 1.
Полипы эндометрия явились наиболее частым гистероскопическим диагнозом – в 59 случаев из 100. Были выявлены 2 случая миомы матки при атрофичном эндометрии, 12 случаев полипов эндометрия, 17 атрофий , 10 полипов в сочетании с кистозной атрофией, 17 случаев кистозной атрофии, 3 случая гиперплазии эндометрия в сочетании с полипом, 2 очаговые гиперплазии эндометрия на фоне атрофии, 34 случая полипа эндометрия на фоне атрофии и 3 случая гиперплазии эндометрия. У 5 больных в первые сутки после операции развилась гематометра, которая купировалась путем зондирования. Иные интра- и постоперационные осложнения не наблюдались. Данные гистероскопической диагностики представлены в табл. 2.
При морфологическом исследовании все полипы были доброкачественными, ни одного случая малигнизации не выявлено. Результаты морфологического исследования 100 соскобов из полости матки, заключения УЗИ и гистероскопии представлены в табл. 3.
Анализ заболеваний у 100 пациенток в постменопаузе, получающих адьювантную терапию рака молочной железы, показал, что жалобы на кровотечения предъявляли всего 7 наблюдаемых. Ни у кого из 7 пациенток в анамнезе не было выскабливания по поводу внутриматочной патологии. У всех 7 больных при морфологическом исследовании выявлена атрофия эндометрия.
На момент обследования у 5 больных полипы эндометрия сочетались с гиперплазией эндометрия, у 34 – с атрофией эндометрия и у 10 – c кистозной атрофией эндометрия.
При изучении анамнеза у 34 больных c рецидивирующими полипами эндометрия было установлено, что рецидивы возникли в период от 6 до 24 месяцев после предшествующего удаления полипа. Не было диагностировано ни одного случая малигнизации. Результаты анализа эффективности УЗИ и гистероскопии в диагностике патологии эндометрия представлены в табл. 4.
Обсуждение
Тамоксифен может проявлять как эстрогенное, так и антиэстрогенное действие, в зависимости от того, на какую ткань воздействует. В молочной железе при раке молочной железы он действует как потенциальный антиэстроген, обеспечивая значительно лучший прогноз как при пораженных лимфоузлов, так и без них. С другой стороны, из-за эстрогенного действия тамоксифена на матку лечение тамоксифеном может быть ассоциировано с пролиферативными изменениями в эндометрии, особенно в постменопаузе. По данным многих авторов, тамоксифен провоцирует появление полипов эндометрия, так же как и увеличение размеров существующей лейомиомы [1, 3–6]. По нашим данным атрофия эндометрия выявляется среди 53% пациентов, также встречается кистозная атрофия эндометрия – в 27%.
Наше исследование показало, что у женщин, принимающих тамоксифен, существует высокий риск развития полипов эндометрия. Полипы эндометрия – наиболее частая обнаруженная нами патология, составляющая 59%. Все полипы можно диагностировать при гистероскопии, но без морфологического исследования нельзя судить о том, имеют ли они предраковые или раковые изменения. Многие другие исследователи также сообщали о высоком риске развития полипов эндометрия при длительном приеме тамоксифена [6, 11, 12]. По нашим данным, тамоксифен-ассоциированные полипы эндометрия не превышали 2 см.
В нашем исследовании при проведении сравнительного анализа эффективности УЗИ и гистероскопии в диагностике внутриматочной патологии при длительном приеме тамоксифена чувствительность и специфичность УЗИ составили 89,3 и 66,6% соответственно. При этом гистероскопия обладает очень высокой чувствительностью и специфичностью – 96,97 и 91,2% соответственно.
Заключение
Таким образом, полученные нами данные свидетельствуют, что гистероскопия является более информативным методом диагностики патологии полости матки у женщин, принимающих тамоксифен в постменопаузе, и в 16 раз эффективнее эхографического исследования. Этот факт, на наш взгляд, свидетельствует о важности тщательного мониторинга женщин с длительным приемом тамоксифена. Мы считаем, что у больных в постменопаузе группы высокого риска, даже при отсутствии каких-либо симптомов, необходимо проводить УЗИ каждые 6 месяцев, а учитывая высокую чувствительность и специфичность гистероскопии, рекомендовать ее проведение 1 раз в год.